Случай предположительно пострадиационной саркомы шеи, состояние после лечения T4 рака щитовидной железы, имитирующей венозный тромбоз
Метки: Последние публикации, УЗДГ, УЗИ сосудов, дайджест, новости, онкология, опухолевый тромб
По данным публикации в журнале Международный Открытый Ультразвук (Ultrasound International Open) за октябрь 2018 - Myofibrosarcoma Mimicking a Vascular Thrombosis: A Case Report / Миофибросаркома, имитирующая сосудистый тромбоз: клиническое наблюдение - внешняя ссылка
У 57-летней пациентки с прошлым анамнезом папиллярного рака щитовидной железы (T4aN1bM0, стадия IV), была выполнена тиреоидэктомия с удалением вышележащей подподъязычной мышцы, ипсилатеральной пищеводной мускулатуры и левого возвратного гортанного нерва; частичная левая ларингэктомия; левостороннее рассечение шеи; и реконструкция лоскута левой большой грудной мышцы с последующей послеоперационной лучевой терапией. Через 17 месяцев после облучения у пациентки появилось новое образование в левой половине шеи, без симптомов.
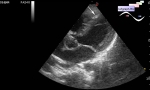
Компьютерная томография выявила трубчатое образование в левой нижней части шеи и плеча и, предположительно, представляющее собой «расширенный сосуд». УЗИ показало гипоэхогенную аваскулярную трубчатую структуру в задней части шеи, предположительно представляющую собой тромбированный сосуд. Повторное УЗИ через 6 недель показало увеличение размера трубчатой структуры, теперь с наличием кровотока. После чего была выполнена МРТ, которая выявила яйцевидной(овоидной) формы, Т2-гиперинтенсивную, опухоль размером 5,5 см расположенную глубоко в трапециевидной мышце, но без инвазии.
После core(*толстоигольной) биопсии было обнаружено, что опухоль состоит из веретенообразных клеток с миксоидным фоном и распространением в соседние мягкие ткани. Опухолевые клетки были отрицательными в отношении кератинов (которые чаще всего наблюдаются в опухолях, происходящих из эпителия), PAX8 (маркер, распространенный при раке щитовидной железы, который сохраняется в ~ 50% анапластических карцином), и других специфических для мезенхимы маркеров, включая десмин, SMA и S100. Клетки сохраняли окрашивание Rb (ретинобластома, что часто отсутствует в веретенообразно-клеточных / плеоморфных липомах). Окрашивание CD34 выделило преимущественно фоновую сосудистую сеть (помогая исключить одиночную фиброзную опухоль). В анализе изображений, выполненном с использованием Aperio ImageScope v12, уровень экспрессии Ki67 составил 28,3% (всего 7849 ядер). В целом, иммуногистохимические особенности поддерживали мезенхимальный процесс, наиболее соответствующий миофибросаркоме 1-2 степени (от низкого до среднего уровня).
Пациентку лечили предоперационным облучением в общей дозе 5000 сГр в суточных фракциях по 200 сГр с использованием протонной терапии с модулированной интенсивностью с последующим хирургическим удалением. Во время операции было обнаружено, что опухоль имеет интактную капсулу с отрицательными краями и без вовлечения лимфатических узлов или инвазии в кости. Тотальная резекция включала левосторонний расширенный селективный уровень диссекции шеи Va и Vb с резекцией части трапециевидной мышцы (выполненной превосходно), мышцы поднимающей лопатку и малой ромбовидной мышцы. Адъювантная химиотерапия включала 6 циклов адриамицина 75 мг/м^2 и ифосфамида 10 мг/м^2.
Окончательная послеоперационная оценка опухоли выявила дольчатую, желтовато-розовую массу мягких тканей с фиброзной капсулой, которая, вероятно, образовалась после лучевой терапии. Окончательное патоморфологическое исследование показало прогрессирование до высокодифференцированной опухоли или недифференцированной плеоморфной саркомы.
После химиотерапии пациентка находилась под наблюдением в течение 4 месяцев.
Миофибросаркомы являются редкими новообразованиями, в литературе описано лишь несколько случаев, первый из которых Eyden et al. в 1992 г. (Eyden BP. J Submicrosc Cytol Pathol. 1992; 24: 307–313). Это инфильтративные опухоли, возникающие в мягких тканях или костях часто в области головы и шеи, реже в конечностях и туловище (Fisher C. Virchows Arch. 2004; 445: 215–223). Миофибросаркомы происходят из миофибробластов, модифицированных фибробластов, обнаруженных в некоторых нормальных тканях, но главным образом в воспалительной и репаративной грануляционной ткани (Eyden, BP. J Submicrosc Cytol Pathol. 1994; 26: 347–355).
Всего было зарегистрировано 68 случаев миофибросаркомы головы и шеи. Средний возраст этих пациентов составил 42 года с небольшим преобладанием мужчин (1,4: 1). Большинство пациентов поступали с медленно растущим безболезненным образованием. Радиологические результаты были описаны у 29 из этих пациентов. Все опухоли представлены в виде солидных мягко-тканных образований, из которых 8 происходили из кости. Из 21 образования, которые возникли из мягких тканей, 14 (67%) были связаны с эрозией кости. Большинство опухолей имели высокую интенсивность сигнала на T2-взвешенных последовательностях магнитно-резонансной томографии и низкую интенсивность на T1-взвешенных изображениях МРТ с контрастным усилением. Метастаз был обнаружен только в двух случаях миофибросаркомы (3,1%). Лечение миофибросаркомы было описано у 54 пациентов. Хирургия была основным методом лечения у 52 из этих 54 пациентов (96%); опухоль была неоперабельной у двух пациентов. Хирургическое вмешательство было дополнено облучением только у 10 пациентов (19%), химиотерапией только у 2 пациентов (4%) и облучением и химиотерапией у 2 пациентов (4%). Только 2 из 54 пациентов (4%) получали только лучевую и химиотерапию без хирургического вмешательства. Рецидив был зарегистрирован в 23 из 52 случаев (36%), но отдаленные результаты в целом были хорошими: только 7 из пациентов (10%) умерли от этой болезни. Поскольку миофибросаркома имеет низкий риск метастазирования, но высокую частоту рецидивов, полное хирургическое иссечение, выполненное в настоящем случае, дает наилучшие шансы на излечение.
Mentzel et al. установили гистологические критерии для диагностики миофибросаркомы в 1998 году. Гистологически миофибросаркомы состоят в основном из веретенообразных клеток, расположенных в пучках. Опухолевые клетки имеют небольшое или умеренное количество плохо выраженной, слегка эозинофильной цитоплазмы и веретенообразных ядер, умеренного ядерного плеоморфизма и низкой митотической скорости. В данном случае морфологические признаки совпадают с ранее описанными, включая удлиненные веретенообразные клетки с легкой атипией и лишь изредка митотической фигурой. Иммуногистохимически эти опухоли являются положительными для виментина, SMA, мышечно-специфического актина, кальпонина и фибронектина; редко положительными для десмина; и отрицательными для ламинина, коллагена типа IV, S100, EMA, цитокератина и CD34 (Yamada T. Int J Oral Sci. 2012; 4: 170–173). Хотя иммуногистохимические исследования могут облегчить классификацию опухолей и их происхождение, отсутствие некоторых из этих маркеров в этом случае не исключает этой классификации.
Пострадиационная саркома является хорошо известным долговременным осложнением лучевой терапии с частотой от 0,03% до 0,3% (31). Средний латентный период до постановки диагноза составляет 15 лет, с интервалом от 2 до 65 лет в одном исследовании (Murray EM. Int J Radiat Oncol Biol Phys. 1999; 45: 951–961) и от 3,5 до 65 лет в другом исследовании (Sheppard DG Clin Radiol. 2001; 56: 22–29). Большая часть опухоли у нашего пациента находилась в пределах предыдущего поля высокой дозы облучения для рецидивирующих узлов папиллярной карциномы щитовидной железы в левой нижней части шеи. Хотя оно появилось только через 17 месяцев после облучения, оно всё же может представлять собой случай пострадиационной саркомы.
Особое значение имеет рентгенологическое проявление миофибросаркомы у данной пациентки. Образование было описано как «расширенный сосуд» при первоначальной компьютерной томографии и считалось тромбированной веной при ультразвуковом исследовании шеи. При повторном УЗИ было отмечено появление в образовании кровотока. Тромбированные сосуды не показывают кровотока при дуплексном УЗИ (Alpern MB. Radiology. 1987; 162: 53–56). Наличие артериального кровотока в нашем случае побудило к получению образцов тканей(*биопсии). Артериальный кровоток следует считать атипичным или подозрительным в случаях подозрения на тромб с наличием в нём сосудистого кровотока(*неоваскуляризация, неоангиогенез).
*Также см. материал по неоваскуляризации тромбов - К вопросу о возможностях ...
*Также в публикации представлены снимки КТ, УЗИ, а также макро и микропрепаратов.
*комментарии редактора