Внутриматочные линейные структуры при беременности
Метки: Последние публикации, УЗИ малого таза, амниотический тяж, гинекология, дайджест, новости
По данным публикации в журнале Радиографика (RadioGraphics) за март 2018 - Intrauterine Linear Echogenicities in the Gravid Uterus: What Radiologists Should Know / Внутриматочная линейная эхогенность при беременности: что должны знать радиологи - внешняя ссылка
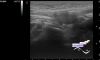
Первые публикации о линейных структурах в матке датируются концом 1800-х годов, с дополнительным описанием, представленным Джозефом Ашерманом в середине 20-го века. При УЗИ эти линейные структуры проявляются в виде внутриматочной линейной эхогенности (ВМЛЭ), которая имеет тонкий и уникальный вид с характеристиками дифференцируюемыми при магнитно-резонансной (МР) визуализации. Дифференциация этих объектов важна в связи с заболеваемостью и смертностью развивающегося плода. ВМЛЭ могут быть абсолютно доброкачественными и не представлять риска. Однако, они могут привести к серьезным аномалиям у плода и, даже, к потере беременности или смерти новорожденного. Правильный диагноз необходим для стратификации риска во время беременности и способствует эффективному общению между пациентом, врачами и группами поддержки. Линейные эхогенности в матке при беременности имеют отличительные черты, которые позволяют их анализировать и систематизировать.
Этот обзор предназначен для выявления причины ВМЛЭ. Авторы сосредотачились на подходящих результатах визуализации, которые дифференцируют причины ВМЛЭ, и описывают предложенные алгоритмы, в помощь радиологу.
Несмотря на то, что различные диагнозы учитывают характеристики визуализации линейных эхогенных факторов в матке при беременности, ВМЛЭ, как правило, возникают или прикрепляются к относительно небольшому числу структур, а именно к эндометрию, мембранам (амнион и хорион), плаценте и плоду. Понимание анатомии и развития плаценты и мембран помогает в определении причины данной ВМЛЭ.
Понимание материнской анатомии матки также полезно для лучшего понимания некоторых причин ВМЛЭ. Эндометрий обычно однороден и различается по толщине в зависимости от стадии менструального цикла; однако рубец от предшествующей гинекологической процедуры или беременности может сформировать адгезию(*спайку), которая часто упоминается как синехия. Во время беременности эта синехия покрывается амнионом и хорионом по мере того, как матка растягивается, и этот процесс вызывает формирование ВМЛЭ. Также надо учитывать аномалии развития матки, в частности удвоение, что может также проявится в виде ВМЛЭ, во время беременности, когда матка расширяется.
Количество многоплодных беременностей увеличивается и связано с повышенным риском ограничения роста плода, преждевременных родов, аномалий и смерти плода. Эти риски значительно выше при монохориальной беременности, чем при дихориальной. Таким образом, крайне важно точно определить хорионичность в случаях множественных беременностей. По определению, дихориальные диамниотические и монохориальные диамниотические беременности будут иметь ВМЛЭ - разделяющую их мембрану.
Точное определение хорионичности зависит от гестационного возраста. Первоначальная оценка УЗИ, проводимая до 14 недель беременности, является идеальной для определения хорионичности и является более точной, чем оценка, проводимая на 15–20 неделях беременности. Фактически, шансы ошибочного диагноза хорионичности увеличиваются на 10% с каждой последующей неделей беременности. Наиболее точным критерием, для исключения монохориальной многоплодной близнецовой беременности, является разный пол плодов. При отсутствии различий по полу у плодов на сроке до 14 недель, полезным методом для различения дихориальной и монохориальной диамниотических беременностей является визуализация при УЗИ симптома «двойного пика» или «Т» симптома соответственно. Симптом " двойного пика" (twin peak), также называемый «дельта» и «лямбда» симптомом, является признаком дихориальной беременности(*к сожалению не очень специфичный признак, может наблюдаться и при синехиях и др.). При монохориальной диамниотической беременности на изображениях УЗИ будет визуализироваться Т-симптом, состоящий из двух слоев амниона, без промежуточного хориона(*т.е. без " бугорка" в виде дельты или лямбды в месте отхождения перегородки).
Ди- и монохориальные диамниотические беременности также можно дифференцировать по толщине мембраны, поскольку знак двойного пика включает в себя четыре слоя, а знак Т - только два слоя. Тем не менее, по мере прогрессирования беременности данный критерий становится не информативным, т.к. и дихориальные мембраны могут иметь тонкий вид. Угол, под которым мембраны прикрепляются к матке или плаценте, также используется для дифференциации. При монохориальной диамниотической беременности в месте отхождения мембраны имеется единственная плацента; следовательно, мембранное соединение приблизительно перпендикулярно (90 °) к основанию, и образует Т-симптом. И наоборот, при дихориальной беременности противоположные плаценты приводят к увеличению плацентарной ткани в месте отхождения мембраны; эта ткань вздымается вверх и приводит к «двойному пику». Отсутствие какого-либо признака и отсутствие ВМЛЭ при многоплодной беременности в дополнение к результатам, предполагающим обвитие пуповины, указывают на монохориальную моноамниотическую беременность, которая сопряжена с большими рисками по сравнению с монохориальной диамниотической беременностью. Точный диагноз хорионичности имеет важное значение, так как монохориальная двойня имеют значительно более высокую заболеваемость и смертность и требует усиленного наблюдения за возможными осложнениями.
Матка с перегородкой является наиболее распространенной аномалией удвоения матки, на которую приходится приблизительно 55% всех аномалий мюллерова протоков и связана более плохоим акушерским исходом. Из всех аномалий мюллерова протоков матка с перегородкой связана с большинством проблем с фертильностью, частота самопроизвольных абортов составляет от 26% до 94%. Данная аномалия возникает в результате неудачной нормальной резорбции перегородки после слияния мюллеровых протоков. Перегородка может состоять из фиброзной или ткани миометрия и может проявляться в виде ВМЛЭ. Фиброзные перегородки могут быть плохо васкуляризованы, а имплантация плаценты в перегородку приводит к увеличению риска потери беременности, ограничения роста плода и отслойки плаценты. Перегородка может быть разной длины, и может простираться вплоть до наружного зева. Оценка полости матки является важной частью обследования пациенток с периодическим невынашиванием беременности.
Оценка наружного контура дна матки при беременности при двухмерном УЗИ может быть довольно трудной задачей и чаще всего это представляется возможным в только в первом триместре, из-за большого размера матки во втором и третьем триместрах. В течение первого триместра морфология дна часто может быть легче распознана при трехмерном УЗИ, срезах в коронарной плоскости, что еще лучше можно оценить при МРТ. Так T2-гипоинтенсивная перегородка на МРТ предполагает, что перегородка является фиброзной. Если плацентарная ткань имплантирована в перегородку, количество имплантированной ткани должно быть отмечено в отчете, так как это может быть полезно для прогнозирования клинических исходов и лечения. Плацентарная ткань, имплантированная в перегородку, связана с более высоким риском отслойки и дисфункции плаценты.
Другой частой аномалией удвоения матки проявляющейся в виде ВМЛЭ является двурогая матка, которая возникает вследствие частичного нижнего слияния мюллеровых протоков. В отличие от ранее описанной аномалии, внешний контур дна двурогой матки имеет двояковогнутую или сердцевидную форму из-за двух рогов матки.
Для отличия ВМЛЭ связанных с описанными аномалиями матки выделяют несколько критериев.
Во-первых, ВМЛЭ связанная с описанными аномалиями матки имеет относительно большую толщину. Во-вторых, эти ВМЛЭ всегда возникают в области дна матки и имеют сагиттальную ориентацию. Другие ВМЛЭ также могут возникать в указанной проекции, но не равномерно. В-третьих, при аномалиях удвоения матки плод не прикреплен к ВМЛЭ.
Следовательно, при специальном наблюдении за движениями плода видны свободно движущиеся части плода относительно этих ВМЛЭ. Ограничение движения плода исключает ВМЛЭ связанные с удвоением матки.
Наконец, при аномалиях удвоения матки следует проводить целенаправленные визуальные осмотры матери, учитывая связь этих состояний с аномалиями почек матери, такими как агенез и тазовая дистопия. УЗИ является наиболее удобным методом оценки материнских почек, когда отмечается аномалия удвоения матки во время акушерских УЗИ. В качестве альтернативы, если пациенту необходимо пройти МРТ малого таза для оценки аномалий удвоения матки, может быть полезным использование МР-изображений в коронарной плоскости и взвешенных Т2 МР-изображений, включая изображения почек матери.
Плацента circumvallate(*плацента " окруженная валиком" ) является вариантом экстрахориальной плаценты, при котором происходит формирование приподнятого кольцевого краю(валика), который при УЗИ может проявляться в виде ВМЛЭ.
Распространенность пренатальной диагностики данного варианта плаценты, по данным литературы, составляет 0,2–21,0% живорождений. Этот диапазон распространенности аналогичен тому, о котором сообщалось в исследованиях этих случаев, диагностированных при послеродовом осмотре: 0,5–18,0%. Частичная плацента circumvallate, в которой мембрана приподнята вдоль части плаценты, встречается в 10–20 раз чаще, чем полная форма плаценты circumvallate и считается клинически незначимой. Полная форма плаценты circumvallate, в которой мембрана поднимается по всей окружности плаценты, связана с более высокой частотой ограничения роста плода, отслойкой плаценты, преждевременными родами, а также заболеваемостью и смертностью новорожденных.
Плацента circumvallate становится видна на УЗИ в начале второго триместра, и менее заметна в третьем триместре, потому что увеличение матки вызывает растяжение плаценты. Результаты УЗИ включают нерегулярный приподнятый край плацентарного прикрепления, в пределах 3 см от плацентарного края, который проходит параллельно поверхности плаценты и прикрепляется к другой части плаценты, образуя ВМЛЭ по типу плацента-плацента. Рост плода должен контролироваться с помощью контрольных осмотров, в слачаях задейстования в процесс более двух третей плацентарного края.
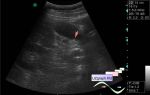
Синехии - это внутриматочные спайки, которые развиваются из слизистой оболочки эндометрия после «инсульта» эндометрия, такого как предшествующая беременность, дилатация и выскабливание, операция на матке, инфекция эндометрия или предшествующее кесарево сечение.
Синехия эндометрия, или рубец, также может визуализироваться как ВМЛЭ. Амниотические листки образуются, когда существующая синехия вступает в контакт с расширяющимися зародышевыми мембранами хориона и амниона. Эти мембраны затем складываются вокруг синехии, создавая линейную четырехслойную структуру, состоящую из двух внешних слоев амниона, соединяющих два внутренних слоя хориона, с переменным количеством растянутой ткани эндометрия или рубца. Хотя эти ВМЛЭ содержат синехии с амниотическими листками (т.е. свернутый хорион и амнион), в литературе они почти повсеместно упоминаются как просто синехии.
При синехиях формируются ВМЛЭ по типу миометрий-миометрий, что является критерием позволяющим отличать ВМЛЭ данного типа от таковых при плаценте circumvallate. При ВМЛЭ, связанных с синехией, места отхождения перегородок распределяются в матке случайным образом; это используется для дифференциации ВМЛЭ при аномалии - матка с перегородкой, которые всегда возникают из области дна матки. Предполагается, что утолщенное треугольное основание(*сходное внешне с симптомом " двойного пика" , дельта симптомом - см. выше) амниотических листков представляет собой место расположения синехии. Почти все пациентки с синехиями имеют в анамнезе предшествующие маточные инструментальные или хирургические вмешательства. Распространенность амниотических листков, по данным литературы, составляет приблизительно 0,6%.
Синехии могут быть неполными, образуя С-образную форму со свободным краем, или (реже) полными, образуя непроходимый компартментализованный сегмент матки. Чаще всего это доброкачественные образования, связанные с неограниченным движением плода. Плод подвергается воздействию только гладкой поверхности амниотической мембраны; это резко контрастирует со случаями амниотических тяжей (более подробно обсуждаемыми позже). Хотя появление синехий мало изменяется во время беременности, часто их трудно визуализировать на поздних сроках беременности или при родах - возможно, из-за разрыва или смещения во время роста плода и расширения матки. Редко, синехии сжимают и компартментализируют матку из-за рубцов и связанных с ним мембран, тянущихся плотно через матку. Другим редким осложнением является синехия с небольшой центральной перфорацией, что приводит к риску попаданию в указанный дефект пуповины, что является потенциальной причиной заболеваемости и смерти плода, связанной с синехией.
При УЗИ синехии имеют широкое, часто треугольное основание или шаровидную часть и становятся более узкими в дистальном направлении от места отхождения от миометрия. Этот внешний вид может имитировать знак двойного пика, наблюдаемый при дихорионной диамниотической беременности, поскольку обе эти аномалии включают два слоя хориона и два слоя амниона. Кроме того, плацента может быть имплантированной на синехию. На спектральном и цветном допплеровском УЗИ, поскольку синехия - это рубцовая ткань матери, в которой течет материнская кровь, сосудистая сеть, наблюдаемая в синехии, будет демонстрировать частоту сердечных сокращений у матери и венозные волны, изменяющиеся при глубоком вдохе.
Амнион и хорион обычно сливаются в 14–16 недель. Было показано, что неслияние хориоамниотической мембраны слабо связано с анеуплоидией. Напротив, разделение хориоамниотической мембраны происходит после первоначального слияния двух мембран, и амнион впоследствии отделяется от хориона. Разделение хориоамниотической мембраны проявляется как ВМЛЭ и может происходить самопроизвольно, хотя в большинстве случаев это связано с последствиями инструментальной (например, амниоцентез) или другой травмы. В исследовании монохориальных беременностей, в которых проводились терапевтические лазерные процедуры в связи с фето-фетальным трансфузионным синдромом(ФФТС, *синдром " обкрадывания" ), хориоамниотическое разделение мембран происходило в одной пятой случаев, что сопровождалось увеличением частоты невынашивания, преждевременного разрыва мембран и преждевременных родов, а также более низкой выживаемостью новорожденных по крайней мере для одного из двойни. В этой популяции риск отделения хориоамниотической мембраны был выше до 18 недель беременности. Самопроизвольное разделение может происходить в предоперационном периоде в случаях ФФТС вследствие многоводия плода-реципиента, что вызывает растяжение и разделение мембраны.
ВМЛЭ при многоплодной беременности может иметь нетипичный вид, когда между мембранами возникает кровоизлияние, которое часто наблюдается у пациентов с симптоматической или бессимптомной отслойкой плаценты.
После слияния продукты крови могут попасть в потенциальное пространство между плодными оболочками. Это пространство является субхориальным при дихориальной беременности и субамниотическим при монохориальной беременности. На УЗИ это выглядит, как мембраны, разделенные лентикулярным скоплением с эхогенностью, подобной хориону. Острая и подострая кровь может имитировать дельта (или лямбда) симптомы(*см. выше). По мере эволюции кровоизлияния область между мембранами постепенно становится более гипоэхогенной. Удаленная тихая отслойка может проявляться как анэхогенная «кистозная» структура между мембранами. Тщательный анализ и сравнение с результатами предыдущих исследований может помочь в дифференциации этого отдаленного кровотечения между мембранами, которое происходит при хориоамниотическом неслиянии или разделении.
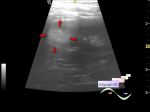
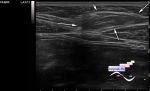
Амниотические тяжи - редкая, но опасная форма ВМЛЭ; поэтому их правильная идентификация столь важна. Единственная патофизиологическая причина синдрома амниотических тяжей (*перетяжек), частота которого находится в пределах от одного случая на 2000 до одного из 15 000 живорождений, не выявлена. Описаны две потенциальные теории относительно причин: теории внешнего и внутреннего механизма. Теория внешнего механизма гласит, что амнион разрушается и подвергает плод воздействию внезародышевого целомического пространства, также известного как полость хориона - является предпочтительной в литературе и может составлять большинство случаев. Разрушение амниона позволяет плоду проникнуть в полость хориона, которая содержит поперечные волокнистые мезодермальные тяжи, которые прикрепляются к плоду в любом месте - чаще всего к конечностям. Однако данная теория не объясняет связь между амниотическими тяжами и аномалиями, такими как неперфорированный анус, полидактилия, септо-оптическая дисплазия и расщелина губы и неба.
Теория внутреннего механизма предполагает, что амниотические тяжи и некоторые врожденные дефекты имеют общий путь, связанный с повреждением сосудистого эндотелия. Так, было показано, что конечности плода, пораженные тяжами, часто имеют дополнительные аномалии сосудистой сети. В конкретном случае может быть задействован как один из этих механизмов так и их комбинация.
На УЗИ при ВЛМЭ связанные с амниотическими тяжами выглядят как тонкие, волнистые и прикрепленые к плоду. Результаты визуализации изменчивы и связаны с местом прикрепления амниотического тяжа. Эти результаты обычно можно отнести к одной из четырех категорий: стягивающие тяжи, аномалии по типу дефекта нервной трубки, черепно-лицевые аномалии и аномалии конечностей. Тщательный анализ выявленных дефектов также может помочь в подтверждении диагноза амниотических тяжей, даже когда они не визуализируются.
Так, латерализация обычно срединного заболевания должна вызывать подозрения на наличие амниотических тяжей. Приблизительно 90% дефектов костей свода черепа и последующих энцефалоцеле имеют центральное расположение; однако, они часто латеральны в случаях амниотических тяжей. Атипичный дефект брюшной стенки, наблюдаемый в связи с экстракорпоральными печенью и кишкой, убедительно указывает на то, что абдоминошизис вторичен по отношению к амниотическим тяжам, а не гастрошизису. Кроме того, хотя генетические дефекты или экзогенные нарушения обычно приводят к симметричным нарушениям, большинство дефектов, наблюдаемых при синдроме амниотических перетяжек, являются асимметричными. Важно не рассматривать амниотические тяжи в качестве причины ВМЛЭ при отсутствии дефектов плода. Вместо этого дифференциальный диагноз должен включать более доброкачественные состояния. Манипуляции с позицией матери при УЗИ для «откатывания» плода от края матки могут позволить выявить скрытые тяжи, привязывающую плод к месту дефекта. Дополнительным методом визуализации, который полезен для выявления тонких амниотических тяжей, является использование датчика с более высоким разрешением для достижения лучшего изображения.
При возрастающей роли МР-визуализации плода, плод с множественными дефектами, вызванными амниотическими перетяжками, может быть направлен на дальнейшую оценку. При T2-взвешенной МР-томографии почти все амниотические тяжи видны как тонкие гипоинтенсивные нити. Подобно кинопетле УЗИ, кинопетля МРТ может показать тонкий волнообразный тяж, прикрепленный к плоду, облегчая дифференциацию между этой причиной ВМЛЭ и более доброкачественными состояниями. Хотя данные в литературе указывают на то, что УЗИ превосходит МРТ при выявлении амниотических тяжей, их случайное выявление(*при МРТ по другому поводу) часто происходит только на МРТ. Этот факт говорит о том, что МРТ дополняет УЗИ благодаря хорошему разрешению мягких тканей, широкому полю зрения и превосходству в изображении сложных аномалий центральной нервной системы.
Ранее, точная и ранняя дифференциация типов ВМЛЭ была необходима исключительно для определения риска заболеваемости и смертности во время естественного течения беременности. Тем не менее, благодаря достижениям в области фетоскопических хирургических процедур, о которых впервые было сообщено в 1997 году, ранняя диагностика в некоторых случаях может привести к спасению конечностей и плода, чаще всего при лечении амниотических тяжей. Например, раннее использование лазеров, ножниц или тупой диссекции для удаления тяжей, которые прикреплялись к конечности плода, может привести к восстановлению структуры и функции конечностей, в противном случае прогрессирующее нарушение кровоснабжения может привести к деформации или ампутации.
Хотя методы лечения и соответствующие показатели успеха улучшились, еженедельный спектральный допплеровский УЗ-мониторинг в сочетании со сравнением с контралатеральной конечностью все еще может быть разумным, учитывая потенциальные риски вмешательства при амниотических перетяжках, которые включают преждевременное разрушение мембран, маловодие и преждевременные роды. Важно учитывать соотношение риска и пользы в этой ситуации, когда повреждение плода не является летальным. Javadian и соавторы 2013г. предположили, что идеальное время для вмешательства - до того, как произойдет полная окклюзия сосудов, когда артериальный спектр аномален, но кровоток и отек конечностей присутствуют. Более срочные вмешательства могут быть оправданы для случаев амниотической перетяжки, вовлекающей пуповину, так как сообщалось о риске ущемления пуповины до 10%.
Аномалия стебля тела считается смертельной. Она встречается реже, чем амниотические тяжи, с частотой 0,12 на 10 000 живорождений. Считается, что аномалия стебля тела является результатом аберрантного бокового складывания тела во время эмбриологического развития, которое приводит к недостаточному развитию брюшной стенки, короткой или отсутствующей пуповине и открытой брюшной полости со сколиозом.
Плод, прикрепленный к плаценте, и короткая или отсутствующая пуповина являются ключевыми факторами, которые отличают аномалию стебля тела от абдоминошизиса из-за амниотических тяжей.
ВМЛЭ распространены и имеют много разных причин. Некоторые причины ВМЛЭ являются абсолютно доброкачественными, другие же связаны с высокой заболеваемостью и смертностью. Следовательно, необходимо точно дифференцировать различные типы ВМЛЭ. Наиболее важно отличить синдром амниотических перетяжек(тяжей) и аномалию стебля тела от других причин ВМЛЭ. У радиолога должен быть высокий индекс подозрительности в отношении синдрома амниотических перетяжек, если на УЗИ выявляются асимметричные аномалии плода или ограничение движения плода. В этих случаях важно оценить пуповину на возможное вовлечение. ВМЛЭ, идущая от миометрия к миометрию, почти наверняка указывает на наличие синехии, связанной с очень низким подозрением на заболеваемость плода. Если ВМЛЭ идет от края плаценты к краю плаценты, то наиболее вероятным диагнозом является плацента circumvallate.
*Также в публикации представлены снимки/видеопетли УЗИ и МРТ.
*Также см. Срок беременности по УЗИ ... и Расчетный вес плода :: Ка...
*комментарии редактора