Случай двусторонних папиллом сосудистого сплетения с летальным исходом, к вопросу о редкой патологии
Метки: НСГ, Последние публикации, акушерство, дайджест, нейросонография, неонатология, новости
Содержание:
По данным публикации в журнале Cureus за март 2021: Bilateral Choroid Plexus Papillomas Diagnosed by Prenatal Ultrasound and MRI/ Двусторонние папилломы сосудистого сплетения, диагностированные с помощью пренатального УЗИ и МРТ - внешняя ссылка
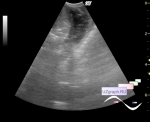
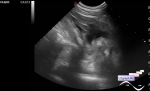
У 29-летней женщины gravida 4 para 3 с диабетом 2 типа и повышенным уровнем HgbA1c на уровне 7,5%, впервые была обнаружена аномалия плода при УЗИ скрининге толщины воротникового пространства, с результатом 3,8 мм, в другом учреждении. Она прошла генетическое консультирование, но отказалась от дальнейшего инвазивного тестирования. Был проведен скрининг внеклеточной ДНК(*НИПТ - cfDNA :: Словарь - Для вр... ), и результаты показали низкий риск синдрома Дауна, трисомии 13 или 18. Однако, учитывая эти аномалии, ей было проведено дополнительное УЗИ плода в 16 недель, и было отмечено наличие вентрикуломегалии с подозрением на опухоль задней черепной ямки. Она поступила в учреждение авторов статьи на сроке 20 недель 6 дней беременности, были проведены УЗИ плода и МРТ головного мозга плода. УЗИ продемонстрировало симметричное двустороннее увеличение эхогенного сосудистого сплетения с ассоциированной вентрикуломегалией и увеличенными экстрааксиальными пространствами, заполненными жидкостью, с дифференциальным диагнозом, включающим внутрижелудочковое кровоизлияние, гиперплазию сосудистого сплетения или папиллому сосудистого сплетения. Размер головы был больше, чем ожидалось для гестационного возраста (GA). Бипариетальный диаметр составил 6,7 см (соответствовал 27 неделям 2 дням гестации), а окружность головы 24,2 см (соответствовал 26 неделям 1 дню гестации).
МРТ головного мозга плода, выполненная в тот же день, показала двустороннюю вентрикуломегалию. Боковые желудочки до 14 мм в диаметре, с нормальной морфологией третьего и четвертого желудочков. Также было заметно расширение супратенториальных и инфратенториальных экстрааксиальных субарахноидальных пространств(*субконвекситальных). Сосудистое сплетение было увеличено с двух сторон без определенного кровоизлияния на эхо-планарном изображении. Кроме того, не было чувствительности или гипоинтенсивности T2, очерчивающих желудочки или ствол мозга, что позволяло предположить отсутствие предшествующего внутричерепного кровоизлияния.
На основании этих результатов МРТ была проведена фокусная допплерография, которая продемонстрировала двустороннее усиление кровотока в сосудистом сплетении. Таким образом, результаты УЗИ предполагают увеличенную васкуляризированную хориоидею, а не внутрижелудочковое кровоизлияние. Других морфологических аномалий плода не отмечено. Присутствовало легкое истончение паренхимы, вероятно вторичное по отношению к вентрикуломегалии. Данные пренатального УЗИ и МРТ плода предполагают двусторонние папилломы сосудистого сплетения или гиперплазию с повышенной продукцией спинномозговой жидкости (СМЖ), что приводит к гидроцефалии и расширению субарахноидальных пространств. Дифференциальный диагноз включал возможные последствия атрезии венозного синуса твердой мозговой оболочки, приводящие к снижению абсорбции СМЖ и гиперемии сосудистых сплетений, и было рекомендовано последующее исследование.
Последующая эхограмма в 22 нед 6 дней гестации показала выраженную макроцефалию (окружность головы 30,4 см, что соответствовало 33 неделям 1 дню гестации) с дальнейшим увеличением размеров билатеральных сосудистых сплетений и экстрааксиального объема СМЖ. Выраженный кровоток снова был показан с помощью допплеровского УЗИ в пределах увеличенного сосудистого сплетения, что делает двусторонние папилломы или гиперплазию сосудистого сплетения наиболее вероятными диагнозами. Предпочтение отдавалось папилломе сосудистого сплетения из-за относительной редкости гиперплазии сосудистого сплетения.
Размер головки плода продолжал увеличиваться. На акушерской эхограмме в 31 неделю 3 дня бипариетальный диаметр составил 22,6 см, а окружность головы — 75,3 см, что значительно превышает стандартные измерения размера головы плода.
У пациентки начались преждевременные роды в сроке 31 неделя 6 дней. В связи с выраженной макроцефалией во время родов был проведен цефалоцентез плода. Под ультразвуковым контролем спинальная игла 22-го калибра была введена через стенку матки, через скальп плода и в расширенное экстрааксиальное ликворное пространство головы плода. Спинномозговая игла была соединена с вакуумным баллоном с контролируемым дренированием 3,5 л ксантохромной спинномозговой жидкости. Постпроцедурное УЗИ не выявило признаков внутричерепного кровоизлияния. Впоследствии плод был доставлен путем кесарева сечения, но умер вскоре после родов, несмотря на усилия по реанимации. Постнатальная патология подтвердила атипичные папилломы сосудистого сплетения с эпендимальной дифференцировкой (II степень по ВОЗ).
Папилломы сосудистого сплетения являются одними из наиболее частых опухолей головного мозга у детей в возрасте до двух лет. Примерно 10% всех опухолей головного мозга у младенцев и 5% перинатальных опухолей головного мозга имеют этиологию из сосудистых сплетений. В литературе имеется несколько сообщений о врожденных опухолях сосудистого сплетения, диагностированных внутриутробно. Во всех случаях УЗИ показало большое эхогенное сосудистое сплетение с ассоциированной вентрикуломегалией. В большинстве этих случаев папилломы были односторонними, и только в одном ранее сообщалось о двусторонних папилломах. Кроме того, в большинстве случаев диагноз был заподозрен на основании пренатального УЗИ в третьем триместре, без МРТ плода. Однако в одном случае МРТ плода использовалась в третьем триместре для подтверждения наличия одностороннего внутрижелудочкового образования без кровоизлияния. В другом отчете, несмотря на подозрение на сонографический диагноз во втором триместре, для подтверждения диагноза была проведена только посмертная МРТ плода, а внутриутробная МРТ плода не проводилась.
В случае, описанном здесь, диагноз двусторонних папиллом сосудистого сплетения был проспективно диагностирован внутриутробно во втором триместре с использованием комбинации данных УЗИ плода и результатов МРТ плода. Не было убедительных МРТ-признаков внутрижелудочкового кровоизлияния или кровоизлияния в сосудистое сплетение, а допплеровская васкуляризация расширенного сосудистого сплетения делала образование более вероятным, чем кровоизлияние. Из двусторонних образований сосудистых сплетений папилломы встречаются чаще, чем гиперплазия. Пренатальный диагноз гиперплазии сосудистого сплетения встречается редко, с одним предшествующим сообщением в литературе, которое продемонстрировало доброкачественное течение, но не постнатальный патоморфологический диагноз. В литературе существует несколько подтвержденных детской патоморфологией диагнозов гиперплазии сосудистого сплетения. В одном недавнем отчете авторы отличают гиперплазию сосудистого сплетения от папилломы на основании умеренного усиления увеличенного сосудистого сплетения при гиперплазии, в отличие от сильного усиления, обычно наблюдаемого при папилломах. Однако при МРТ плода контраст не вводят. В данном случае предположительный диагноз двусторонней папилломы сосудистого сплетения был поставлен внутриутробно на основании относительно более высокой распространенности папилломы по сравнению с гиперплазией.
Данный случай демонстрирует аналогичные особенности визуализации по сравнению с предыдущими отчетами, но отличается от описанных в литературе из-за наличия двусторонних папиллом. Кроме того, в данном случае папилломы были визуализированы с помощью МРТ плода во втором триместре, а не в третьем триместре или постнатально. Комбинация результатов визуализации при одновременном УЗИ плода и МРТ помогла сузить дифференциальный диагноз и повысить диагностическую достоверность относительно этого редкого диагноза. Последующее акушерское ультразвуковое исследование выявило ожидаемое прогрессирование и добавило диагностической достоверности. Внутриутробная диагностика этого состояния позволила провести соответствующее консультирование пациента, сортировку и ведение во время родов.
Атипичные папилломы сосудистого сплетения, как правило, имеют худший прогноз, чем папилломы сосудистого сплетения I степени, но лучший прогноз, чем карцинома сосудистого сплетения. Ранее опубликованные показатели выживаемости для перинатальной атипичной папилломы сосудистого сплетения составляют 67%, что является промежуточным показателем между 81% для папилломы сосудистого сплетения и 45% для карциномы сосудистого сплетения. Если пациенты переживают неонатальный период, схема лечения этой опухоли обычно включает хирургическую резекцию, а когда это показано и возможно, может также включать адъювантную или неоадъювантную химиотерапию и/или предоперационную эмболизацию для уменьшения размера опухоли и васкуляризации. Облучение обычно не используется у новорожденных из-за долгосрочного вредного воздействия на развивающиеся ткани.
В этом отчете о клиническом случае представлены результаты УЗИ плода и МРТ редкого случая пренатально диагностированной двусторонней папилломы сосудистого сплетения. У плода продемонстрировано двустороннее увеличенное эхогенное сосудистое сплетение с усилением допплеровского потока, свидетельствующее о васкуляризированной ткани сосудистого сплетения. МРТ плода в тот же день показала, что сосудистое сплетение увеличено с обеих сторон без определенного кровоизлияния. Совокупность результатов УЗИ и МРТ позволила предположить двусторонние папилломы сосудистого сплетения с повышенной продукцией спинномозговой жидкости, что привело к вентрикуломегалии и расширению экстрааксиальных пространств. Этот диагноз был подтвержден постнатальной патологией. Двусторонняя папиллома сосудистого сплетения у плода является редким диагнозом, но следует помнить об этом диагнозе. В этом случае пренатальная диагностика позволила провести соответствующее консультирование пациента, сортировку и ведение во время родов.
*Также в публикации присутствуют снимки УЗИ, МРТ и микропрепарата.
*комментарии редактора