К вопросу о важности размера и типа микрокарциномы щитовидной железы
Метки: Последние публикации, УЗИ щитовидной железы, дайджест, микрокарцинома щитовидной железы, новости, онкология, папиллярный рак, эндокринология
Содержание:
По данным публикации в журнале Oncotarget за июнь 2018: Papillary thyroid microcarcinoma (Black Ink) / Папиллярная микрокарцинома щитовидной железы (черная клякса/ чернильное пятно) - внешняя ссылка
По данным ВОЗ, папиллярная микрокарцинома – это папиллярная карцинома щитовидной железы диаметром 1 см и менее. Эти опухоли иногда диагностируются как случайная находка после тиреоидэктомии по поводу другой патологии или аутопсии; некоторые из этих очень маленьких раковых опухолей полностью инкапсулированы и имеют тенденцию вести себя вяло, в то время как другие явно инфильтрируют паренхиму щитовидной железы. Злокачественное поведение было доказано несколькими авторами.
Клинико-патологические особенности и прогноз этого новообразования обсуждались в предыдущем исследовании.
Наиболее пораженной топографо-анатомической областью является средняя треть правой или левой доли щитовидной железы. Опухоль встречается преимущественно у женщин в возрасте от 27 до 75 лет. Причина папиллярного рака неизвестна, существуют факторы риска развития рака щитовидной железы (ионизирующая радиация, дефицит йода, аутоиммунитет, семейный анамнез).
УЗИ представляет собой диагностический метод получения более чувствительных изображений для ранней диагностики образований щитовидной железы.
ADF (Advanced Dynamic Flow) позволяет подчеркнуть кровоток в вновь сформированных извитых сосудах (*скрытая реклама оборудования Canon-Toshiba с их очередным "премиум" ЦДК, до этого активно продвигался режим "микроваскуляризации" - SMI (Superb Micro-vascular Imaging). Одним словом маркетинг во всей красе или когда вам нечего предложить нового, то придумывайте загадочные названия ... из серии Скрудж МакДак энд Доналд Дак энд Микки Маус Супер Мега Микро Вау Флоу).
ТАПБ (тонкоигольная аспирационная цитология) позволила поставить диагноз с диагностической точностью 92-95% (прогностическая ценность положительного результата основана главным образом на ядерных особенностях раковых клеток).
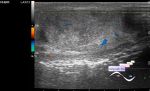
Представлен случай инфильтрирующей папиллярной микрокарциномы щитовидной железы размером 0,3 см, выявленной при УЗИ в левой доле щитовидной железы.
58-летняя женщина, не имевшая в анамнезе заболеваний щитовидной железы, обратилась на УЗИ щитовидной железы. Результаты рутинных лабораторных анализов были в норме. Результат ИМТ составил 33 кг/м2. У её сестры ранее был диагностирован папиллярный рак щитовидной железы.
Двумерное УЗИ с использованием высокочастотных датчиков (13–15 МГц) (Toshiba Aplio 500) выявило весьма подозрительный микроочаг левой доли радиальной формы с выраженной гипоэхогенной эхоструктурой, неровными краями, размером 0,3 см (классификация TI-RADS 5, рекомендации ATA с очень высоким риском злокачественности).
Режим ЦДК показал четкий кровоток через новообразованные извилистые сосуды на периферии специфического микрофокуса.
Пациентке была предложена процедура ТАПБ, и после получения информированного согласия она была проведена под контролем УЗИ.
Цитологическое исследование предметных стекол (окраска по Папаниколау) позволило распознать злокачественное новообразование с цитологической картиной, очень подозрительной для папиллярной опухоли (категория TIR5 согласно Итальянскому консенсусу, категория VI согласно Системе отчетности по цитопатологии щитовидной железы Bethesda).
Через 3 месяца пациентка прошла оценку гормональных и опухолевых маркеров, а также ультразвуковое исследование шеи. Послеоперационная остаточная терапия радиоактивным йодом I-131 (RAI) не проводилась, поскольку опухоль была очень маленькой, располагалась в щитовидной железе и не имела сосудистой инвазии.
Чжао (Zhao) и соавт. (2013) и Госсейн (Ghossein) и соавт. (2014) утверждают, что отличие папиллярной микрокарциномы заключается только в размере по сравнению с другими видами рака щитовидной железы, а не в морфологических, клинических и прогностических характеристиках. Они сообщают о нескольких случаях микрокарциномы с последующим рецидивом и агрессивным поведением с множественными метастазами. Касаи (Kasai) и соавт. (1987) утверждают, что размеры папиллярной микрокарциномы щитовидной железы (ПМКЩЖ) являются маркерами метастазирования в лимфатические узлы и сосудистой инвазии.
Выявленный микроочаг локализовался в средней трети левой доли, имел радиальную форму, выраженную гипоэхогенную эхоструктуру, неровные края, размер 0,3 см, характеристики с высоким прогностическим значением злокачественности (р <0,001). Режим ЦДК позволил с высокой точностью обнаружить микроваскуляризацию на периферии микрофокуса.
Несмотря на небольшой размер очага, диагностическое изображение вызывало сильное подозрение на злокачественность, и процедура ТАПБ позволила точно обнаружить злокачественное новообразование. На основании ядерного скопления и наличия заметных ядерных рощ и псевдовключений по ТАПБ очаг был отнесен к категории TIR5 в соответствии с итальянским консенсусом и к категории VI в соответствии с классификацией Bethesda.
Возраст и пол считаются прогностическими факторами рецидива и выживаемости пациентов с ПМКЩЖ.
При ПМКЩЖ более высокая частота рецидивов отмечалась у пациентов со семейным анамнезом ПМКЩЖ, это оставалось прогностическим и свидетельствует о повышении биологической агрессивности.
По данным Hay et al. (1987), при возможном возникновении рецидива следует учитывать два важных параметра: мультифокальность (количество очагов) и тип хирургического лечения (тотальная тиреоидэктомия или лобэктомия).
Тем не менее, некоторые авторы предполагают, что существует подмножество ПМКЩЖ, которые могут быть агрессивными и требуют терапевтического лечения, аналогичного более крупным опухолям.
У пациентов с семейным анамнезом, указанного ранее возраста и пола, т.е. с характеристиками высокого риска долгосрочного рецидива применяется полная экстракапсулярная тиреоидэктомия (ТТ) по методике описанной Лэхи (Lahey) и диссекция некоторых увеличенных лимфатических узлов, расположенных рядом с левой нижней щитовидной железой, т.к. считается, что это позволит избежать повторной операции (Hwangbo et al., 2017).
Yokozoa и соавт. (1995) и Ahuia и соавт. (1991) соответственно документально подтвердили, что 15,9% случаев рака размером менее 1 сантиметра демонстрируют дополнительную инвазивность щитовидной железы и что скрытые метастазы рака щитовидной железы в лимфатические узлы встречаются в 20% случаев(*Nota bene! УЗИ не всегда может гарантировать отсутствие метастазов в лимфоузлы!).
На срезах в левой доле был обнаружен беловатый экваториальный узел размером 0,3 х 0,2 х 0,2 см.
При гистологическом исследовании поражение было классифицировано как папиллярная микрокарцинома щитовидной железы (ПМКЩЖ, классический вариант), причем новообразование состояло из хорошо сформированных сосочков, очагово смешанных с нормальной паренхимой щитовидной железы. Лимфатический узел не был поражен опухолевыми клетками, стадия патологии - pT1a, pN0 по TNM 8-е изд.
Характеристики опухоли с симптомом «черной кляксы/ чернильного пятна», выделенные в этом докладе клинического случая, обеспечивают надежную прогностическую классификацию для определения эффективного плана лечения.
Несмотря на небольшой размер этого микроочага (0,3 см), данное образование представляет собой вариант папиллярного рака щитовидной железы с потенциально агрессивным поведением.
Будучи по своей природе инфильтрирующим типом, ее обычно относят к группе мелких папиллярных опухолей.
По этим причинам в данном описании случая реализован точный анализ гистологических характеристик и долгосрочного прогноза, подчеркивающий дифференциальный диагноз между дифференцированной папиллярной микрокарциномой и микрокарциномой инфильтрирующего типа. Смешение этих различных патологий в рамках общего определения «папиллярная микрокарцинома щитовидной железы» создает путаницу в процессе клинической коммуникации и потенциально ставит под угрозу проведение хорошо продуманной терапии в отдельных случаях.
В последние годы при ПМКЩЖ было выявлено несколько клинических и гистологических факторов риска агрессивности, таких как размер <=0,5 см, мультифокальность, распространение опухоли за пределы паренхимы, поражение лимфатических узлов.
Hawk и соавт. (1976) утверждают, что размер является важным фактором, определяющим биологическое поведение папиллярной карциномы щитовидной железы. Оптимальные значения размера до сих пор остаются спорными. Lim et al. (2009) указали, что он будет равен 0,7 см, Zhang et al., (2012) указали, что он будет равен 0,6 см, а Chang et al. (2015) указали, что это будет 0,5 см. Очень важно, чтобы размер был осторожно интерпретирован в нынешней растущей подгруппе ПМКЩЖ, чтобы проверить, какой диаметр будет более репрезентативным для риска злокачественного новообразования.
Ван (Wang) и соавт. (2015) утверждают, что размер ПМКЩЖ на ультразвуковых изображениях помогает предсказать агрессивность опухолей, он может стать простым предиктором прогноза ПМКЩЖ и помочь выбрать лечение.
Рак щитовидной железы является одним из наиболее распространенных онкологических заболеваний у женщин. Здесь описан случай 58-летней женщины с ультразвуковым симптомом «кляксы / чернильного пятна» диаметром 0,3 см, которая была подвергнута ТАПБ и цитологическому исследованию и пролечена тотальной тиреоидэктомией с последующим гистологическим заключением папиллярной микрокарциномы щитовидной железы (инвазивного типа). УЗИ вместе с ТАПБ оказались наиболее чувствительными методами диагностической визуализации для ранней диагностики этого новообразования щитовидной железы.
Авторы клинического случая убеждены, что, несмотря на очень небольшой размер этого микровключения, эхопаттерн "кляксы" представляет собой очень важный биологический фактор риска, и этот размер действительно имеет серьезное значение при оценке злокачественности.
Диагностическая визуализация является важнейшим инструментом ранней диагностики с целью изменения течения заболевания. Важно отметить важность получения хорошо структурированного заключения(*точное указание локализации) перед операцией, что дает небольшую вероятность того, что такие небольшие включения могут быть пропущены при патологоанатомическом исследовании.
*Также в публикации присутствуют эхограммы и снимки микропрепаратов.
*комментарии редактора