Случай пиомиозита с распространением инфекции на легкие
Метки: Последние публикации, УЗИ мягких тканей, УЗИ плевральных полостей, дайджест, инфектология, новости, хирургия
Содержание:
По данным публикации в Журнале торакальной и сердечно-сосудистой хирургии(The Journal of Thoracic and Cardiovascular Surgery) за август 2014 г.: Pyomyositis of the chest wall presenting with empyema thoracis / Пиомиозит грудной клетки с эмпиемой грудной клетки - внешняя ссылка
Пиомиозит – воспалительное заболевание скелетных мышц. Впервые он был описан Скрибой в 1885 году как болезнь, эндемичная для тропиков, отсюда и термин тропический пиомиозит. До недавнего времени пиомиозит считался необычным для умеренной климатической зоны. Хотя в процесс могут быть вовлечены любые скелетные мышцы, пиомиозит имеет склонность к поражению больших мышц тела. Множественное поражение мышц встречается у 12–60% пациентов.
Описано 3 стадии: первая стадия – «инвазивная» с минимальными признаками воспаления, могут наблюдаться мышечные боли, лихорадка и умеренный лейкоцитоз; вторая стадия — «гнойная стадия» — длится от 10 до 20 дней от появления симптомов, признаки воспаления более выражены - отек, болезненность и лихорадка, игольная аспирация дает гнойный экссудат; заключительной 3 стадией является «септицемия», которая протекает остро, с высокой лихорадкой и интоксикацией, иногда наблюдаются септицемия и кома.
Компьютерная томография (КТ) и магнитно-резонансная томография являются лучшими методами визуализации для ранней диагностики и последующего наблюдения за пациентом.
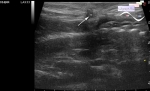
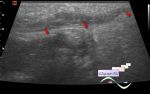
46-летний мужчина обратился в больницу неотложной помощи с жалобами на боль и отек правой грудной мышцы. Результаты компьютерной томографии грудной клетки были оценены как «нормальные», и пациент был выписан домой. Через неделю он вернулся с ухудшением симптомов. При повторной КТ выявлен отек правой грудной стенки со скоплением жидкости размером 2,3 х 7,1 см вглубь грудных мышц, соседствующим с плевральным выпотом размером 5,3 х 3,3 см, локализованным в верхнем правом гемитораксе, с большим плевральным выпотом в зависимой части грудной клетки. После чего пациент был переведен в торакальную хирургию.
При поступлении больной имел токсический вид, умеренную лихорадку, тахикардию. Отмечалось выбухание правой грудной стенки размером 11 х 13 см с болезненностью правой грудной мышцы. Количество лейкоцитов у него составляло 18 300 клеток/мкл.
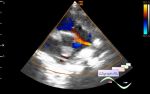
Пациенту начали внутривенное введение ванкомицина и пиперациллина с тазобактамом, и он был доставлен в операционную для видеоторакоскопии. После эвакуации 800 мл гноя из правой плевральной полости проводили орошение физиологическим раствором с декортикацией правого легкого и устанавливали плевральную дренажную трубку большого диаметра. Разрез и дренирование абсцесса грудной мышцы выполняли через разрез над флюктуирующей частью грудной стенки. Полость промыли физиологическим раствором и установили дренаж Джексона-Пратта. Посев жидкости эмпиемы и абсцесса грудной мышцы выявил чувствительный к оксациллину Staphylococcus aureus (золотистый стафилококк). Антибиотическая схема была заменена на клиндамицин. После этого количество лейкоцитов пациента нормализовалось. Плевральная дренажная трубка и дренаж Джексона-Пратта были удалены на 8-й и 10-й день после операции соответственно. Пациент был выписан на курс клиндамицина перорально в течение 2 недель.
Больной был осмотрен в клинике через 3 недели после выписки. У него не было никаких симптомов, а физическое обследование дало нормальные результаты. КТ грудной клетки также оказалась нормальной.
Пациент был осмотрен через 2 недели (5 недель после выписки) с жалобами на боль в правой груди без отека. Повторная КТ показала консолидацию правой верхней доли легкого без жидкостного скопления. Была запрошена консультация инфекциониста, и пациенту было назначено внутривенное введение нафциллина натрия (МНН нафциллин) в течение 4 недель в стационаре. Повторное хирургическое вмешательство ему не потребовалось.
Данная публикация о случае пациента с пиомиозитом грудной стенки, который наблюдался первоначально на инвазивной стадии, а затем на стадии гнойного заболевания, когда к пиомиозиту присоединилась эмпиема. Предположительно абсцесс грудной стенки прорвался через глубокую грудную мышцу, прорвал межреберные мышцы и эндоторакальные фасциальные слои и, наконец, дренировался в плевральную полость. Обзор визуализирующих исследований, проведенных опытными радиологами, исключил инфекцию костей и суставов. При первоначальной компьютерной томографии не было выявлено заболеваний легких или плевры, поэтому маловероятно, что это был случай абсцесса легкого с эмпиемой. Кроме того, при первоначальном сканировании можно было отметить отек грудных мышц, что было ранее расценено нормой.
Этот случай демонстрирует диагноз так называемого умеренного пиомиозита у иммунокомпетентного человека. Ранее были документированы серии случаев пиомиозита на фоне инъекционного употребления наркотиков или заражения вирусом иммунодефицита человека. Этиологическим агентом в 90% случаев является Staphylococcus aureus. Наиболее частым предрасполагающим фактором в регионах с умеренным климатом является употребление инъекционных наркотиков, которое больной отрицал.
Было проведено быстрое и адекватное хирургическое дренирование абсцессов, но заболевание рецидивировало с консолидацией легких, что было связано с первичной инфекцией Staphylococcus aureus. Этот рецидив можно было бы предотвратить, если бы антибиотикотерапия проводилась внутривенно дольше.
Связь пиомиозита с гноеродным перикардитом и эмпиемой грудной клетки была описана в тропических странах, особенно у детей с недостаточностью питания и туберкулезом. Поиск в MEDLINE не выявил предыдущих сообщений о подобных ассоциациях в странах с умеренным климатом.
*Также в публикации присутствуют снимки КТ.
*комментарии редактора